Laboratorní studie jater a žlučníku

Laboratorní nálezy z velké části informativní pro tyto účely:
- Stanovení abnormální funkce jater,
- odhadnout závažnost poškození jater,
- sledování toku jaterního onemocnění a odpovědi na léčbu,
- Specifikace diagnózy.
Mnoho biochemické analýzy a indikátorů, které odrážejí vylučovací funkci se nazývají jaterní testy. Nicméně část těchto ukazatelů odrážejí větší množství enzymů uvolňovaných do krevního oběhu (např., Aminotransferáz z poškozených jaterních buněk, alkalické fosfatázy cholestázou). Pouze některé zkoušky umožní posoudit funkci jater, identifikace hepatobiliární vylučování (např bilirubin) nebo syntetické kapacity jater (např PT nebo MHO- albuminu).
Nejužitečnější jsou různé screeningové testy onemocnění jater - je hladina sérových transamináz (nejčastěji sledovaných parametrů včetně funkčních jaterních testů), bilirubinu a alkalické fosfatázy. Určitá schémata biochemických poruch pomáhá při rozlišování hepatocelulární onemocnění a poruch žlučí. Testy pro diagnózu virové hepatitidy, zánětu jater nebo imunitních dieregulyatsii sérologické testy zahrnují stanovení markerů viru hepatitidy B, a měření imunoglobulinů, protilátky a protilátky.
Video: echografickém anatomie a technika studie jater
Vyšetřování poškození jater
aminotransferáza. Alaninaminotransferázy (ALT) a aspartová-aminotransferázy (ACT) jsou uvolněny z poškozených kletok- proto tyto enzymy jsou citlivé ukazatele poškození jater. Dostatečně vysoké úrovni (>500 IU / n- normální rychlost <40 МЕ/л), что указывает на острый гепатоцеллюлярный некроз, который обычно возникает в следующих ситуациях:
- akutní virová hepatitida,
- hepatitida způsobená toxiny nebo léky,
- ischemických srdečních hepatitida nebo jater.
Vysoké hladiny jsou obvykle uloženy na několik dní nebo virových hepatitid - týdnů. Zvýšení hladiny nemusí odrážet stupeň poškození jater. Sériová měření lépe odrážet závažnost a prognózu než jedné studie. Snížení sérových transamináz ukazuje obnovení kromě případů, kdy dochází spolu se zvýšenou hladinou bilirubinu, PT nebo MHO, že skutečnosti uvedené ve prospěch fulminantní selhání jater s vývojem fenoménu únikových enzymů.
aminotransferáz hladiny byly také výrazně vzrostl v následujících situacích:
- exacerbace autoimunitní hepatitidy
- reaktivace chronické hepatitidy B,
- akutní Badtsa Chiari syndrom,
- akutní ztučnění jater těhotných žen,
- kámen průchod společného žlučovodu.
Mírné zvýšení hladin ALT a ACT (300-500 IU / l) je uložen v chronických onemocnění jater (např., Chronická virová a alkoholické hepatitidy), biliární obstrukce, když kromě vypouštění kamene prostřednictvím společného žlučovodu, který by mohl způsobit znatelné zlepšení přechodné enzymy, někdy na úroveň tisíc IU / l.
Mírné zvýšení (<300 МЕ/л) - неспецифично и часто наблюдается при таких заболеваниях, как:
- virové jaterní cirhóza,
- onemocnění nealkoholické ztučnění jater (NAFLD),
- jaterní cholestázou,
- hepatocelulární karcinom.
aminotransferáz úrovně může být normální u některých onemocnění jater, jako jsou:
Video: ultrazvuk jater a žlučníku
- hemochromatóza,
- poškození jater způsobené jim-Aplikace-methotrexát nebo amiodaronu
- chronické gepatitS,
- NAFLD.
Zvýšené hladiny ALT nějakým způsobem specifickým pro onemocnění jater. Ve většině onemocnění jater ACT vztah k ALT <1.Тем не менее при заболеваниях печени, связанных с алкоголем, характерно соотношение > 2, т. к. у алкоголиков имеет место дефицит пиридоксаль-5-фосфата, который требуется для синтеза АЛТ, но менее важен для синтеза ACT. Это объясняет, почему данные показатели бывают у этих пациентов низкими (<300 МЕ/л).
Laktátdehydrogenázy. LDH je obvykle nejsou zahrnuty v rutinních analýzách, jeho přítomnost v jiných orgánech umožňuje necitlivé a nespecifické na poškození jater. Obvykle LDH úrovně vzrostly v ischemické hepatitidě a rakoviny, široce infiltrací v játrech.
Výzkum zaměřený na odstranění cholestázou
bilirubin. Bilirubin, žlučové barvivo je produkován zničení heme proteinů, většinou - hemu hemoglobinu stárnoucích červených krvinek. Nekonjugovaný bilirubin je nerozpustný ve vodě, a proto nemohou být zobrazeny s mochoy- většina z nich se váže na albumin v plazmě. Bilirubin v játrech je konjugována s kyselinou glukuronovou za vzniku ve vodě rozpustné diglukuronidu bilirubin. Pak konjugovaný bilirubin výstup přes žlučových cest do duodena 12, vyznačující se tím, metabolizuje v urobilinogenu (z nichž některé jsou absorbovány a resekretiruyutsya žlučí) a poté se na urobilin oranžový (většina z nich je vylučován ve stolici). Tyto žlučové pigmenty dávají židli typickou barvu.
Hyperbilirubinemie se vyskytuje jako výsledek:
- zvýšená produkce bilirubinu,
- redukci jaterní odchyt nebo konjugaci,
- snížení vylučování bilirubinu.
Typicky, celkový bilirubin zastoupeny především nekonjugovaného frakce ukazatelů <1,2 мг/дл (<20 мкмол/л). Фракционные измерения оценивают пропорцию конъюгированного билирубина (т.е. прямого, называемого так из-за того, что он измеряется напрямую без использования растворителей). Фракционность наиболее полезна при оценке неонатальной желтухи и для понимания причины повышенного уровня билирубина при остальных нормальных печеночных тестах, что дает основания предполагать, что причина - не в гепатобилиарной дисфункции.
Nekonjugovaná hyperbilirubinémie nepřímý bilirubin frakce >85% odráží nárůst produkce bilirubinu nebo zachycení porucha pečeny nebo konjugací (např Gilbert syndrom).
Konyugrovannaya hyperbilirubinémie (přímé frakce bilirubinu >50%), se vyskytuje s poklesem žluči nebo vylučování (cholestáza). V přítomnosti jiných poruch v jaterních testů, vysoká hladina bilirubinu ukazuje jaterní dysfunkce. Bilirubinu v séru v poněkud necitlivý k jaterní dysfunkci.
Bilirubinurie znamená přítomnost konjugovaného bilirubinu v moči se mu dostane do moče, t. K. Hladiny výrazně vzrostl, což ukazuje na těžkou patologii. Bilirubinurie může být určena lůžko pacienta za pomoci komerčních testovacích proužků močových s akutní virovou hepatitidou nebo jinými hepatobiliární onemocnění, a to i před výskytem žloutenky. Nicméně, přesnost těchto testů je omezen. Tyto výsledky mohou být falešně negativní vzorek moči při skladování po delší dobu, přičemž vitamin C, nebo v případě, že moč obsahuje dusičnany. Podobně zvýšení urobilinogenu nespecifické a necitlivý.
alkalické fosfatázy. Zvýšené hladiny tohoto enzymu zahrnuje hepatocytů cholestázu. Výsledky mohou být nespecifický, protože alkalické fosfatázy se skládá z různých izoenzymů a má širokou distribuci extrahepatální (například v placentě, tenkého střeva, krev, ledviny, a zejména v kostech).
zvýšená hladina alkalické fosfatázy > 4 normy během 1-2 dnů po nástupu biliární obstrukce, bez ohledu na oblasti jeho výskytu. Zvýšení 3 norem obvykle dochází v mnoha onemocnění jater, včetně:
- hepatitida,
- cirhóza,
- Tvorba objem (například karcinom)
- infiltrativní procesy (například, amyloidóza, sarkoidóza, tuberkulóza, metastázy, abscesy)
- syfilitický hepatitida (ALP mohou být neúměrně zvyšuje ve srovnání s běžnými změnami v dalších ukazatelů játra).
Izolované zvýšení může být provázena:
- fokální léze v játrech
- nebo periodické částečnou obstrukcí žlučových cest (např., kámen, zúžení, cholangiokarcinom),
- sifilitchesky hepatitida,
- vzácné infiltrativní patologie. Izolované zvýšení dochází také v nepřítomnosti zjevných jater nebo žlučníku, v těchto případech:
- některé typy rakoviny bez zapojení jater (např., bronchogenní karcinom, hodzhinskaya lymfom, karcinom renálních buněk);
- po obdržení tučné maso;
- těhotenství (. t. k enzymu se vyrábí v placentě);
- děti a dospívající jsou stále roste;
- chronické selhání ledvin (např. k. Enzym je produkován ve střevě a kostí).
Úrovně uglyutamil transpeptidázy nebo 5-nukleotidázy, který je specifický pro játra, játra nebo rozlišovat extrahepatic zdroje alkalické fosfatázy je lepší než jeho frakcionací, což je technicky obtížné. Také obecně, starší asymptomatické zvýšení alkalické fosfatázy je obvykle spojena s kostí (například Pagetova choroba) a nevyžaduje další výzkum jater 5-nukleotidázy. zvýšit úroveň tohoto enzymu jako citlivý jako alkalické fosfatázy pro detekci cholestázou a biliární obstrukcí, ale konkrétněji, téměř vždy ukazuje hepatobiliární dysfunkce. Vzhledem k tomu, hladiny alkalické fosfatázy a 5-nukleodazy ne vždy koreluje jeden indikátor může být normální, a druhá zvýšená -glyutamiltranspeptidaza (GGT). Úroveň tohoto enzymu se zvyšuje s hepatobiliární dysfunkcí, a to zejména v cholestázy a volně koreluje s hladin ALT a 5nukleotidazoy. Hladiny nejsou zvýšeny u onemocnění kostí, v dětství nebo během těhotenství. Nicméně, některé léky, nebo alkohol (jako jsou například některé antikonvulziva, warfarin) mohou indukovat jaterní mikrozomální (cytochromu P-450), enzymy, výrazně zvyšuje hladiny GGT, a tím omezit jeho specifičnost.
Studie má syntetický kapacitu jater
PX a MHO. PX může být vyjádřena v čase (s), nebo, s výhodou, jak je měřeno poměrem PT pacienta do referenční laboratoře hodnota (MH +). MHO přesněji než PT monitoruje antikoagulace. MHO a MF - přesné měření se měří schopnost jater syntetizovat fibrinogenu a vitamín K dependentních koagulačních faktorů: faktory II, V, VII a X. Tyto změny se může rychle dojít, tj, aby některé koagulační faktory mají krátký biologický poločas (např ... 6 hodin pro faktor VII). Abnormality ukazují těžkou jaterní dysfunkce, zlověstné znamení riziko akutního onemocnění jater. V chronických onemocnění jater nebo zvýšení MHO MF indikuje progresi selhání jater. Hladiny MHO nebo MF nestoupají při mírné jaterní dysfunkce a často jsou normální cirhózy.
Protáhlé px a změnil MHO mohou vzniknout v důsledku poruch koagulace v případě spotřeby koagulopatie, a nedostatek vitaminu K malabsorpce tuků jako v cholestáza může způsobit nedostatek vitaminu K. U chronických cholestáza těžkou jaterní dysfunkce může být vyloučena, v případě, že výměna vitaminu K (10 mg s.c.) opravuje MF > na 30% po dobu 24 hodin.
syrovátkové bílkoviny. Většina syrovátkové proteiny jsou syntetizovány hepatocyty, včetně dobře irglobuliny, albumin a většina koagulačních faktorů (kromě faktoru VIII produkovaných vaskulárního endotelu, nebo gama-globulin produkované B-buňky). Hepatocyty také produkovat proteiny, které pomáhají v diagnostice specifických nemocí:
- 1-antitrisin (v režimu offline v deficitu 1-antitrypsin)
- ceruloplasmin (snížena Wilsonovy choroby),
- transferin (železo nasycený hemochromatóza)
- feritin (signifikantně zvýšeny u hemochromatózy).
Tyto proteiny jsou obvykle zvýšena jako odpověď na poranění (např., Zánět) různých tkání, takže zvýšení může být nespecifické a se vztahují k onemocnění jater.
Sérový albumin se obecně snižuje u chronických onemocnění jater v důsledku přerozdělení objemů tekutin (např., Ascites) snižuje syntézu v játrech nebo obojí. smysl <3 гр/дл < 30 гр/л позволяют предположить сниженный синтез, вызванный одной из следующих причин:
- vyjádřeno cirhóza (nejčastější příčina),
- alkoholismus,
- chronický zánět,
- nedostatek potravin pochází z bílkovin.
Hypoalbuminémie mohou rovněž pocházet z masivní ztráty albuminu prostřednictvím ledvin (např., Nefritický syndrom). střeva (např., protein-mstroenteropatiyah ztráty) nebo kůže (např. v důsledku popálenin nebo dermatitidy exfoliativní).
Vzhledem k tomu, albumin má poločas rozpadu asi 20 dnů, sérové hladiny mohou stoupat nebo klesat během několika týdnů
Ostatní laboratorní testy
amoniak. Dusíkaté sloučeniny spadající do tlustého střeva (např., Spotřebované uvolněného proteinu močoviny), štěpen z trvale přítomné bakterie uvolňování amoniaku.
Potom se amoniak absorbuje a transportovány přes vrátnici do jater. Zdravá játra čistí krev z portálu amoniaku a převádí je na glutamin, které jsou metabolizováno a vyloučeno ledvinami ve formě močoviny. U pacientů s portální obtokem nemocná játra neodstraňuje amoniak, které vstupuje do systémového oběhu, které by mohly přispět k vývoji portosystémové encefalopatie. Zvýšená hladina amoniaku je pozorována v hepatické encefalopatie, ale hladiny mohou být falešně vysoká nebo příliš nízká. V označeného poškození jater následující důvody mohou vést ke zvýšení hladiny amoniaku:
- s vysokým obsahem bílkovin strava,
- gastrointestinální krvácení,
- hypokalémie,
- metabolická alkalóza,
- alkohol,
- určité léky (barbituráty, diuretika, opioidy, antikonvulziva)
- Chemoterapie ve vysokých dávkách,
- parenterální výživa,
- selhání ledvin,
- extrémní svalové napětí a ochabování svalů,
- otravy salicyláty,
- otřes
- uretrosigmoidostomiya,
- urogenitální infekce ureazoprodutsitruyuschimi mikroorganismů, jako jsou Próteus mirabilis.
Vzhledem k tomu, že množství zvýšení hladiny amoniaku nekoreluje se závažností jaterní encefalopatie, toto číslo je omezené použití v monitorování léčby.
sérum imunoglobulin. Při chronické onemocnění jater často zvýšené hladiny imunoglobulinů. Tento nárůst však není konkrétní a většinou nepomůže v klinickém hodnocení. V akutních úrovních hepatitidy mírně zvýší, mírně - chronická aktivní hepatitida a výrazně autoimunitní hepatitida. Diagnostický význam je zlepšení různých typů imunoglobulinů:
- IgM v primární biliární cirhózy,
- IgA v alkoholickém onemocnění jater,
- IgG autoimunitní hepatitida.
Antimitochondriální protilátka.
Jsou přítomny v následujících situacích:
- autoimunitní hepatitida,
- hepatitida indukovaná léky,
- další autoimunitní onemocnění, jako jsou poruchy pojivové tkáně, myasthenia gravis, Hashimotova tyroiditida, Addisonova nemoc a autoimunitní hemolytická anémie.
Video: Palpatsіya pechіnki že zhovchnogo mіhura / prohmatání jater a žlučníku
Mitochondriální protilátky mohou pomoci při určení příčiny cholestáza, t. K. Jsou obvykle chybí v extrahepatální biliární obstrukci a primární sklerozující cholangitida
další protilátky. Další protilátky mohou pomoci v diagnostice těchto chorob:
- autoimunitní hepatitida: antigladkomyshechnye protilátka (anti-aktin), antinukleární protilátky (AHA), což dává homogenní (difuzní) fluorescence a protilátky k ledvinové a jaterní mikrosomy typu I (anti-LKM1) jsou také často přítomny,
- primární biliární cirhóza
- primární sklerotizující cholangitida: perinukleární anti-neutrofilní cytoplazmatické protilátky (p-ANCA) neupřednostňuje diagnózu.
Izolované odchylky v hodnotách těchto protilátek je nikdy důvodem pro diagnózu a neukazují patogeneze onemocnění.
-fetoproteinu (AFP). AFP, glykoprotein obvykle syntetizován v žloutkového váčku embrya, a potom - fetální játra zvýšila u kojenců a těhotné ženy. AFP rapidně klesá v prvním roce života, dosáhl své hodnoty u dospělých <10-20 нг/мл или <10-20 мг/л (в зависимости от лаборатории) к возрасту 1 года. Увеличение АФП, не важно насколько, должно вызывать подозрение на гепатоцеллюлярную карциному (ГЦК). Сывороточный уровень АФП в целом коррелирует с размером опухоли, ее дифференциацией и наличием метастазов. Поскольку небольшие опухоли могут продуцировать мало АФП, его увеличение позволяет предположить наличие ГЦК, особенно когда опухоль >3 см в диаметре. АФП также помогает предсказать прогноз.
Mírný nárůst AFP je pozorován v akutní a chronické hepatitidy, což pravděpodobně odráží regeneraci jater. Někdy se množství AFP může být zvýšena na 500 ng / ml v fulmtnantnom hepatitidy. Vysoké hladiny AFP mohou také nabdlyudatsya některé jiné onemocnění (například embryonální teratokarcinomu, hepatoblastomu u dětí do určitého metastazující rakoviny gastrointestinálního traktu, některé cholangiokarcinomem), ale tyto případy jsou řídké a obvykle mohou být rozlišeny na základě klinických a histopatologických znaků.
Senzitivita, specificita, a maximální hladiny AFP u pacientů s pacientů s hepatocelulárním karcinomem se liší v populaci, což odráží rozdíly v takových faktorech, jako je prevalence hepatitidy B a etnického původu. V oblastech s relativně nízkou prevalencí hepatitidy hraniční úrovně s AFP z 20 ng / ml, jsou 39 až 64% citlivost a 76 až 91% specificitu. Nicméně, ne všechny karcinomy produkovat AFP. Tak, AFP není ideální screeningový test, ale hraje roli v diagnostice HCC. Úrovně překročení normy, zejména při jejich rostoucí trend, konkrétně naznačují přítomnost HCC. U pacientů s cirhózou a fokálních lézí a vysokou prediktivní hodnotou je vysoká. Nejlepší nástroj pro dynamické sledování je v současné době slouží kombinace stanovení AFP a provést ultrazvuk.
 Abnormální jaterní funkce během šoku a principy léčby
Abnormální jaterní funkce během šoku a principy léčby Laboratorní diagnostika onemocnění jater
Laboratorní diagnostika onemocnění jater Žloutenka mechanické patologický syndrom způsobený poruchou žlučové odvodnění žlučovodů. Příčiny…
Žloutenka mechanické patologický syndrom způsobený poruchou žlučové odvodnění žlučovodů. Příčiny… Zdraví encyklopedie, nemoc, léky, lékař, lékárna, infekce, souhrny, sex, gynekologie, urologie.
Zdraví encyklopedie, nemoc, léky, lékař, lékárna, infekce, souhrny, sex, gynekologie, urologie. Onkologiya-
Onkologiya- Terapií hyperbilirubinémie
Terapií hyperbilirubinémie Terapie, onemocnění trávicího systému
Terapie, onemocnění trávicího systému Jaterní onemocnění v těhotenství
Jaterní onemocnění v těhotenství Diagnostika jaterních onemocnění
Diagnostika jaterních onemocnění Kompenzován cirhóza: příznaky, léčba, příznaky, příčiny
Kompenzován cirhóza: příznaky, léčba, příznaky, příčiny Obstrukce žlučových cest: příznaky, léčba
Obstrukce žlučových cest: příznaky, léčba Nádory jater, příznaky, léčba, příčiny, symptomy
Nádory jater, příznaky, léčba, příčiny, symptomy Žádné stížnosti s posuny v biochemických indikátorů funkce jater
Žádné stížnosti s posuny v biochemických indikátorů funkce jater Játra: biochemických parametrů funkcí, metabolismus léků, zařízení pro udržení funkce
Játra: biochemických parametrů funkcí, metabolismus léků, zařízení pro udržení funkce Jaterní testy
Jaterní testy Ischemická choroba hepatitida: symptomy, příčiny, léčba
Ischemická choroba hepatitida: symptomy, příčiny, léčba Léčivé poškození jater
Léčivé poškození jater Metastazující onemocnění jater: příznaky, léčba, prognóza, co to je?
Metastazující onemocnění jater: příznaky, léčba, prognóza, co to je? Abnormální jaterní funkce po operaci
Abnormální jaterní funkce po operaci Přístupy k léčbě pacientů s onemocněním jater
Přístupy k léčbě pacientů s onemocněním jater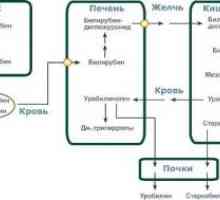 Exchange bilirubin
Exchange bilirubin