Nekrotizující enterokolitida novorozenců
Video: Pomoc moje dcera začala sedět, chodit, rozvíjet správně !!!

Nekrotizující enterokolitidy u novorozenců.
NEC - akutní nekróza střevní stěny nejasné etiologie s komplexní multifaktoriální patogenezí, který je s největší pravděpodobností hrát rozhodující roli zánětlivé mediátory.
Epidemiology nekrotizující enterokolitidy novorozenců
NEK - nejčastější příčina náhlé příhody břišní u předčasně s hmotností < 1500 г. Частота варьирует в разных отделениях интенсивной терапии, а также в разные годы в одном отделении- в среднем 0,3—2,4 случая на 1000 живорожденных. НЭК — проблема 5—10 % всех детей с очень низкой массой тела (ОНМТ), поступающих в ОИТР. Если исключить умерших в первые дни жизни детей, частота НЭК среди находящихся в ОИТР и получающих энтеральное питание, составляет 15 %. 10 % заболевших НЭК — доношенные.
Příčiny nekrotizující enterokolitidy u novorozenců
Choroba často mnogofaktornoe- primární nebo sekundární infekce (virové, bakteriální), poškození střevní stěny (snížení perfuze, hypoxemie, toxiny).
Rizikové faktory pro nekrotizující enterokolitidy novorozenců
Známé faktory spíše popisovat populaci se zvýšeným rizikem komplikací obecně: šoku, PDA, hypotenze, srdeční onemocnění (např, koarktace aorty.) Poliglobuliya, výměnná transfuze, perinatální stresu, hypotermie, hypoglykémie a hypoxemie. perorálně podává neředěný hyperosmolární řešení. Kromě konzumace kokainu a nezralost matky, tam jsou jiné faktory, z matky nebo dítěte, které zvyšují riziko vzniku NEC. Lze předpokládat, že hlavním faktorem je nezralost střeva.
Patogeneze nekrotizující enterokolitidy novorozenců
Pravděpodobně NEC - heterogenní onemocnění, výsledkem komplexních interakcí poškození sliznice a infekce faktorů. Existuje mnoho důvodů pro sliznice, což způsobuje hypoperfusion až ischemii. Úloha enterální výživy ve vývoji NEC kontroverzní. Pozdní začátek enterální výživu nesnižuje výskyt NEC, ale pouze zpožďuje jeho nástup. Předpokládá se, že non-pasterizované mateřské mléko má ochranný účinek. Flora na NEC nespecifické a spíše odráží střevní kolonizaci. S NEC, zejména epidemie spojeny různé bakterie a viry (parvoviry). Udělat nějaký přínos endotoxin cytokiny a bakteriální fermentace. Ve zvířecím modelu nekrózy střev může být reprodukován, velmi podobné NEC PAF (faktor aktivující destičky) a dalších mediátorů zánětu.
Symptomy a příznaky nekrotizující enterokolitidy u novorozenců
Clinic: často označovány jen několik příznaků, které se vyvíjejí velmi rychle za určitých okolností:
- Celkový stav septiku.
- Abdominální distenze, viditelné střevní smyčky, ztráta peristaltiky
- Zbytkový objem v žaludku, zvracení žluči, krvi.
- Krvavá stolice, průjem nebo bez židle.
- Bolest při tlaku, břišní napětí.
- Zarudnutí boky - vždy pozdě příznakem zánětu pobřišnice.
Lokalizace: NEC postihuje převážně terminální ileum a vzestupný tračník, ale může zahrnovat celou střeva.
Diagnóza nekrotizující enterokolitidy novorozenců
Častý stav monitoring.
Včasné opakoval konzultací dětského chirurga.
dítěte vyšetření:
- Poslechem z břicha: střevní zvuky.
- Prohmatání břicha: odpor? Bolest? Důležité dynamika!
- Zarudnutí boky indikuje zánět pobřišnice, je indikací k operaci.
RTG břicha: předozadní na zádech a na levé straně, podle svědectví - několikrát denně:
- Zahuštěný střevní stěny, pneumatosis (obsah pěnivé) se plyn v portální žíle dilatace přetrvávající střevní kličky jev žebříky.
- Volný plyn v žaludku (příznakem fotbalový míč v předozadní rentgenových snímcích).
- Pozor: bez plynu může dojít také s pneumotoraxu s neporušenou střevech, ale nemusí být k dispozici v místě perforace!
- Upozornění: Je-li ventilátor 100% kyslík mohou být zcela chybí, a to navzdory NEC!
- Nepřeceňujte možnost radiologických diagnostiky!
Ultrazvuk břicha: zesílená střevní stěna, vzduch ve střevní stěně a portální žíly (v nepřítomnosti pupeční katétru) - vyhodnocení střevní průtoku krve.
Laboratorní diagnostika:
- Krevní kultury (aerobní).
- Obecná analýza krevních destiček a leukocytů vzorce (každých 6 hodin).
- Koagulace, D-dimery, elektrolyty.
- Klasické příznaky - anémie, metabolická acidóza a žáruvzdorný hyponatrémie.
- Virologické a bakteriologické vyšetření stolice (Rota, adeno, parvo- a echoviry). Test na okultní krvácení.
Punkce dutiny břišní vyloučit nebo potvrdit perforační peritonitidu nebo zastaralé.
Klasifikace nekrotizující enterokolitidy novorozenců
Podle Bell (s úpravami a Welsh Kliegmann): umožňuje určit diagnózu a taktiku na základě závažnosti onemocnění
- Krok I (podezření): Klinické příznaky a symptomy subileus.
- Krok II (prokázáno NEC): clinically- příznaky napadení Radiologická + pneumatosis střevní stěny. Středně exprimován. Heavy NEC systémové intoxikace.
- Fáze III: Klinické příznaky napadení Radiologická + pneumatosis střevní stěny, kritickém stavu. Ohrožující perforace. Osvědčená perforace.
Diferenciální diagnóza. Mekonealnaya obstrukce, gastrointestinální malformace iatrogenní perforace.
Léčba nekrotizující enterokolitidy novorozenců
Kompletní odstranění výživových a perorální léky, žaludeční sonda dekomprese.
Parenterální výživa - až 10 dnů při NEC potvrzuje.
Antibiotika jako v sepsi. Použití doplňkové přidělení metronidazolu (anaerobními), není prokázáno. Na druhou stranu, anaerobní bakterie v předčasné velmi brzy kolonizovat střevo a pravděpodobně podceňovat, protože infekční faktor.
Léčba existujících rizikových faktorů (ořezové ductus arteriosus) a následky sepse (spotřeba koagulopatií?).
Cílem - ke zlepšení prokrvení střevní.
Apnoe nemůže být použit nosohltanu CPAP, protože způsobuje střevní distenzi a zhoršení její prokrvení.
Opatrný začátek podávání enterální výživy: 8 (-16) ml / kg / den, v ideálním případě mateřského mléka, kdy žaludek odrazí. Není-li již detekován plyn v portální žíle, můžete začít jídlo dříve. U pacientů se stupněm I a NEK neustále negativním CRP antibiotik může být použit pro zrušení a před zvýšení výkonu.
Video: co se skrývá za diagnostiku "dysbióza"?
Udržování intravaskulárního objemu (FFP výhodné, protože obsahuje koagulační faktory).
Metabolická acidóza je často snížena po kompenzaci objemu, ale může vyžadovat podávání hydrogenuhličitanu. Opravuje elektrolytu směny.
Když trombocytopenie může být podáván krevních destiček koncentrátu.
Hematokrit by měla být nad 35%.
Operace je nutná, když je perforace nebo (častěji) peritonite- včasnou konzultaci s dětským lékařem. CRP v průběhu času jako indikace pro operaci. Novorozenec s IEC by mělo být ve středu, která se specializuje na neonatologii s Klinice dětské chirurgie. Naprosto nezbytná pravidelná (každé 3-6 hodiny) vyšetření zkušení neonatologem a dětského chirurga.
Principy chirurgického zákroku na NEK lepší včasné odstranění stomií (konečníku praeternaturalis), než šetřící resekci střeva, a to i v případě, že neúspěch povede k relaparotomy. Peritoneální výplach je zastaralý.
Odvodnění břišní laparotomie nebo místo toho nemá žádné výhody, v závislosti na jedné randomizované studii, ale mají také nevýhody. Zatím levé necrotic vředy webu brání růstu a rozvoje tím, že udržuje konstantní zánět.
Morfin analgezie může vyrovnat příznaky. Když se rozhodl, operace mohou být použity v rozšířeném infuzi dávky morfinu 0,805-0,01 mg / kg / h.
Počínaje 8-10 dní po operaci, je nezbytné umýt únosce (ze stomie) intestinální smyčky 5% roztoku glukózy ve směsi s 0,9% roztokem chloridu sodného:
- Začít s 1 ml / h, se zvýší na 10 ml / h.
- O několik dní později - jít do mateřského mléka, Alfare nebo lepší, což má za následek vypouštění ze stomie.
Prognóza nekrotizující enterokolitidy novorozenců
Úmrtnost je 20-40%.
10% novorozenců s NEC v důsledku malabsorpce nebo syndrom krátkého střeva mají potíže s výživě, trávení a růst.
Možné recidivy.
Asi 25% dětí, kteří podstoupili chirurgický zákrok na NEC, musí být dlouho na parenterální výživě a 8% rozvinout syndrom krátkého střeva. V dlouhodobém horizontu existuje riziko NEC po lepicí střevní obstrukce. To se může stát i s dětmi, kteří byli léčeni konzervativně.
U pacientů s přetrvávající syndrom krátkého střeva, existují různé způsoby chirurgické prodloužení střev. Transplantace tenkého střeva v důsledku stále ještě nevyřešeným problémem vyloučení by měla být považována za experimentální metody.
Riziko opoždění psychomotorického vývoje u dětí s úspěšnou pooperačním období ve srovnání s dětmi, které se konají bez operace, při stejné výše GA a porodní hmotnosti. To má více co do činění s závažnosti onemocnění, nikoliv samotné operace.
Prevence nekrotizující enterokolitidy novorozenců
Ochranný účinek intravenózní a perorální imunoglobulinu nebyla prokázána.
Režim ventilace (konvenční nebo vysokofrekvenční oscilační ventilace) a typ ošetření PDA (stříhání nebo indomethacin), nemá vliv na frekvenci NEC.
Orální antibiotika profylaxe snižuje riziko vzniku NEC, ale má problém vzniku rezistence.
Vyhnout hyperosmolárním ústní léky.
Mateřské mléko obsahuje růstové faktory, protilátky a buněčné imunitní faktory acetylhydrolázy faktor aktivující destičky (PAF). Všechny tyto faktory mohou snížit výskyt NEC během krmení předčasně narozených mateřského mléka. Většina z těchto faktorů v pasterizace zničí.
Probiotika. Použití dvou bakteriálních kmenů, snižuje riziko více než jedné aplikaci. Velké studie bezpečnosti této léčby se neuskuteční, takže dát některá doporučení nelze léčit.
Prebiotika. Zatím jediný známý důkaz lepšího kolonizace bifidobakteryushl ale neexistuje žádný výzkum na snížení rizika.
Izolované perforace střeva
Místní samostatný perforace střev - samostatný, odlišný od NEC nosology, pozorováno častěji, a to zejména ve velmi nezralých předčasně. Operace jsou izolovány perforaci bez viditelných hranic nekrózy. Most předčasné vážně nemocný, alespoň výrazný metabolická acidóza, leykotsitopeniya a trombocytopenie.
Etiologie je neznámá, ale očekává se, že snížení nebo zastavení místního krevního toku. Indomethacin, ibuprofen, steroidy a arteriální katétr pupeční pravděpodobně zvýší riziko.
Léčba - viz výše NEC a AWMF protokolu ..
 Diagnóza enterokolitida
Diagnóza enterokolitida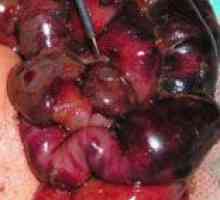 Nekrotizující (nekrotizující) enterokolitida
Nekrotizující (nekrotizující) enterokolitida Přípravky pro léčbu enterokolitidy
Přípravky pro léčbu enterokolitidy Příčiny enterokolitidy
Příčiny enterokolitidy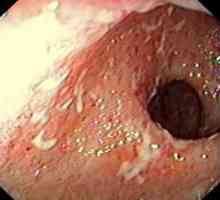 Nespecifické enterokolitida
Nespecifické enterokolitida Děti enterokolitida
Děti enterokolitida Nekrotické (nekrotizující) kolitida
Nekrotické (nekrotizující) kolitida Koma nekrotizující pankreatitida
Koma nekrotizující pankreatitida Nekrotizující enterokolitida novorozenců. Mekonium zánět pobřišnice plod
Nekrotizující enterokolitida novorozenců. Mekonium zánět pobřišnice plod Transfúze čerstvé zmrazené plazmy (FFP) v novorozence indikace, technika
Transfúze čerstvé zmrazené plazmy (FFP) v novorozence indikace, technika První péče o novorozence v nekrotizující enterokolitidy
První péče o novorozence v nekrotizující enterokolitidy Diagnostika ulcerózní nekrotizující enterokolitidy (Yanek)
Diagnostika ulcerózní nekrotizující enterokolitidy (Yanek) Ulcerózní nekrotizující enterokolitida (Yanek) Historie výzkumu, epidemiologie
Ulcerózní nekrotizující enterokolitida (Yanek) Historie výzkumu, epidemiologie Klinika ulcerativní nekrotizující enterokolitida (Yanek)
Klinika ulcerativní nekrotizující enterokolitida (Yanek) Léčba ulcerózní nekrotizující enterokolitidy (Yanek)
Léčba ulcerózní nekrotizující enterokolitidy (Yanek) Prevence ulcerózní nekrotizující enterokolitida (Yanek) u novorozenců
Prevence ulcerózní nekrotizující enterokolitida (Yanek) u novorozenců Moderní směry prevence ulcerózní nekrotizující enterokolitida (Yanek)
Moderní směry prevence ulcerózní nekrotizující enterokolitida (Yanek) Akutní zánět slepého střeva u kojenců
Akutní zánět slepého střeva u kojenců Nekrotizující enterokolitidy u novorozenců
Nekrotizující enterokolitidy u novorozenců Peritonitida polietiologic neonatální onemocnění způsobené může sloužit jako perforace stěny…
Peritonitida polietiologic neonatální onemocnění způsobené může sloužit jako perforace stěny… Zdraví encyklopedie, nemoc, léky, lékař, lékárna, infekce, souhrny, sex, gynekologie, urologie.
Zdraví encyklopedie, nemoc, léky, lékař, lékárna, infekce, souhrny, sex, gynekologie, urologie.