Infarkt defekt

Obvykle se vyvíjí v průběhu 24 hodin (nejvyšší riziko), nebo do 10 dnů po infarktu (v 2-4% případů).
Video: II Ruská škola pro mladé profesionály (2016.03.26) (Part 06)
Klinické projevy zahrnují prudké zhoršení vzhledu drsné pansystolic hluku (s epicentrem ve spodní třetině levé hrudní kosti), snížené prokrvení a plicní edém. Žádný hluk při nízkém srdečního výdeje nevylučuje přítomnost měniče.
diagnostika
- Echokardiografie: vadu lze vizualizovat na dvourozměrné echokardiografie a barva Doppler který detekuje vypouštění krve zleva doprava. Přední myokardu v kombinaci s apikálním VSD, dna - s bazální VSD. Nedostatek funkcí tahu podle echokardiografie nevylučuje VSD.
- Plicní katetrizace tepna (zejména v nepřítomnosti možností echokardiografie nebo pochybné jeho výsledky): zvýšení nasycení krve kyslíkem při přechodu z pravé síně potvrdí reset.
Akutní po infarktu mitrální insuficience
- Mitrální insuficience způsobené dysfunkcí ischemických papilárních svalů nebo částečné přetržení, je pozorována 2-10 tého dne po infarktu. Kompletní ruptura způsobuje akutní mitrální insuficience, což obvykle vede ke smrti.
- Běžnější v dolní MI (Posteromediální papilární sval), než na přední straně (anterolaterální papilární sval).
- Často se vyskytuje asymptomatický mitrální regurgitace, to by mělo být podezření u kteréhokoliv pacienta s nevysvětlenou vzhledu hemodynamiky v raném období post-MI.
- Diagnostikována pomocí echokardiografie. Při závažném mitrální nedostatečností katetrizace detekuje zvýšení tlaku s silné vlny v.
léčba
- Vasodilatátory (obvykle nitroprusid sodný), by měla být podána co nejdříve, když je možnost sledování hemodynamiky.
- Možná budete potřebovat umělou ventilaci.
- Nouzové lékař konzultace na operaci.
Video: VSD
Pseudoaneuryzma a vymanit se srdeční stěny
- To se vyskytuje v 6% pacientů s IMPBT a vést k náhlému úmrtí v 2/3 případů.
- U některých pacientů se projevuje subacute jako kardiogenní šok, což nějaký čas na pomoc.
- Diagnóza v případech subakutními, stanovena na základě klinických příznaků nahromadění tekutiny v osrdečníku, tamponádě, a na základě echokardiografických dat.
- Pacienti, kteří dostávali časnou trombolýzu, riziko prasknutí nižší.
- Stabilizace pacienta se provádí stejným způsobem jako v kardiogenní šok. Naléhavě nutná konzultace chirurga při rozhodování o operativní rekonstrukci.
Kokainem vyvolaná infarkt myokardu
- Frekvence případů kokainem způsobenou infarktu myokardu, dysfunkce levé komory a arytmií zvyšuje.
- Bylo zjištěno, že 14 až 25% mladých pacientů přijatých na pohotovost s bolestí na hrudi neúrazové, krevní zjištěna kokainu a jeho metabolitů.
V 6% ve skupině pozorováno zvýšení srdečních enzymů (US data).
Charakteristika většiny pacientů: mladém věku, které patří do neevropeoidnoy rasu, mužské pohlaví, kurilschiki- další kardiovaskulární rizikové faktory jsou obvykle ne.
diagnostika
- To může být obtížné, takže tato diagnóza by měla být podezřelá v každém mladého pacienta s hrudní diskomfort s nízkým rizikem ischemické choroby srdeční.
- bolest na hrudi se obvykle vyvine v průběhu 12 hodin po užívání drog. Opakované epizody bolesti může dojít 24-36 hodin v důsledku dlouhodobě působící aktivní metabolity.
- EKG: abnormální, s množstvím nespecifických změn repolarizace 80%, asi 40% pozorované změny charakteristické IMPbG vyžadující reperfuze.
- Biochemické markery poškození myokardu může být zavádějící, protože u většiny pacientů CK stoupá v důsledku rhabdomyolýzy. Troponin T a troponin I hrají stále důležitější roli potvrdit poškození myokardu.
léčba
Obecná opatření:
- Stejné jako pro IM: kyslík, 5-10 l v nepřítomnosti kontraindikací, analgezie, aspirin.
- Nitroglycerin: vysoká dávka se podává intravenózně (více než 10 mg / h), dávka se titruje v souladu s příznaky a hemodynamické odezvy.
- Benzodiazepiny jsou předepisovány ke snížení pocitu strachu.
léčba druhé linie:
Video: po infarktu aneurysma ve vrcholu levého železničního ka
- Verapamil se podává ve vysokých dávkách. To má dvojí účinek: snižuje zátěž na srdce, a tím obnovení rovnováhy mezi nabídkou kyslíku a potřebu toho, stejně jako eliminuje koronární vazokonstrikaik. Předepsaná opatrně v dávce 1-2 mg i.v. bolusu s konstantními monitorování hemodynamiky. Pak se určí vysoké dávky uvnitř den v posledním příjmu kokainu před nejméně 72 hodin (80 až 120 mg třikrát denně).
- Fentolamin - a-adrenergní antagonista, rychle eliminuje vasokonstrikci kokainu indukované (v případě potřeby opakovat). To může být použit v kombinaci s verapamilem.
- Labetalol má jak - a adrenergní aktivita po podáván verapamil a fentolamin, pokud má pacient vysoký krevní tlak. Efektivní s hypertenzí způsobená kokainem, ale nemá žádný vliv na koronární vazokonstrikce.
- Reperfuzní terapie: důkaz o účinnosti trombolýzy nestačí, jak to skončí, obvykle nepříznivý výsledek ve formě krvácivých komplikací v důsledku hypertenze. V případě, že pacient není stále lepší po první sérii událostí, schůzky verapamilu a fentolaminu nezbytné, aby urychleně koronární angiografie a poté, pokud je to nutné 4kB (příznaky trombózy nebo uzávěru cévy). Pokud je to možné, aby angiografie přijatelné trombolytické terapii.
- POZOR! Čistý adrenoblokatory (například propranolol) nelze přiřadit. Jsou zhoršit koronárních cév, protože neblokuje a-adrenergní receptory.
Bradyarytmie a indikace pro stimulaci
Přechodné nebo izolovaný BPNPG / LBBB nevyžadují stimulace (s hemodynamicky stabilních a absenci blokády přechodu na vyšší stupeň). Vzhled bloku dvoupaprskové nebo balíčku Jeho nohy blokády v kombinaci s AV bloku I. stupně, v závislosti na klinickém obrazu může vyžadovat preventivní stimulaci. Dokonce v přítomnosti indikace stimulační reperfuzní terapie nemůže být odloženo. Katetrizace žíly (femorální nebo vnitřní jugulární), musí být provedeno jednou, pro stimulaci katetr může být zaveden později. Jako dočasná opatření lze použít nekonstantní vnější stimulaci, atropin (300 ug) a isoprenalin.
po infarktu bradiaritmii
Stupeň atrioventrikulární blok I:
- Často se stane, není nutná léčba.
- Výrazné prodloužení intervalu PR (a 0,20 c) je kontraindikací pro použití adrenoblokatorov.
atrioventrikulární blok stupeň II:
Video: Aneurysm lіvogo shlunochka. Postіnfarktny septum defekt mіzhshlunochkovoї
- Znamení masivní infarkt myokardu s poškozením drah. V této skupině pacientů, mortalita je vyšší.
- Blokáda typu Mobitts I - pracuje nezávisle. Žádné projevy. Obvykle to nevyžaduje zvláštní zacházení. -Li symptomy nebo zvýšením míry nezbytné dočasné stimulace.
- Blokáda typu Mobitts II, 2: 1, 3: 1 - je dočasně stimulaci, bez ohledu na vývoj nebo nevyvíjí srdeční zástava.
Stupeň III atrioventrikulární blok:
- Ve spodní části může být přechodné a nevyžaduje žádnou dočasnou stimulaci, dokud bez známek hemodynamické nestability nebo zpomalení rychlosti nižší než 40 za minutu.
- Dočasná stimulace je zapotřebí ve spojení s přední dolní MI nebo hemodynamicky nestabilní.
Po infarktu hypotenze a šok
Základní principy péče o pacienty s hypotenzí v MI:
- V případě, že pacient má dostatečný přívod krve do periferních orgánů a tkání, farmakoterapie je nepřístupné.
- Pokud je to možné, odstranit arytmii, hypoxie nebo acidózy.
- Naléhavá přiřadit echokardiografie, aby se zabránilo mechanicky, hypotenzi (např mitrální insuficience, komorová aneurysmatu), který vyžaduje urgentní chirurgický zákrok.
Hypotenze, plicní edém:
- Poskytují centrálního žilního přístupu: katetrizaci vnitřní krční žíly, je výhodné, v případě, že pacient dostal trombolytické terapii.
- Přiřadit inotropy.
- Následná invazivní hemodynamické monitorování, pokud je to možné.
- Pro zajištění optimální tlak, jsou vedeny fyzických příznaků, diastolického tlaku v plicní tepně a tlak v plicní kapilární klínu. Závažná mitrální regurgitace může objevit na velké vlny v klín tlaku grafu a zvýšený tlak na konci diastoly v levé komoře.
- Poskytují rychlý koronární reperfuze (pokud již nebylo provedeno) podle trombolytické terapie nebo primární 4 kB, je-li to možné.
- Intraaortální balónková pumpa může zajistit stabilizaci do stavu 4 KB.
Hypotenze bez plicní edém:
- Důsledek komorového myokardu pravé nebo hypovolémií.
diagnostika
- Měli byste zkontrolovat pulsace krčních žil a tlak v pravé síni. Budou low při hypovolemii a vysoký obsah komory myokardu pravé.
- pravé komory myokardu na EKG pozorována v nižších MI jako výložník segmentu ST (V3r-V4R).
léčba
- Srdeční výdej v každém případě se zvyšuje se zvýšením objemu plazmy. Poskytnutý 100-200 ml koloidního roztoku po dobu 10 minut a znovu zkontrolujte tlak.
- Díky mírnému zvýšení tlaku a nepřítomnosti plicního edému prováděné znovuzavedení.
- Pro potvrzení, že hypotenze nebyla spojena s poklesem tlaku plnění levých srdečních komorách je nutné invazivní katetrizace hemodynamické monitorování plicní tepnu (pulmonální tepna katétru).
- Začíná podáním inotropní látky, pokud BP zůstává na nízké úrovni i přes adekvátní plnicím tlakem.
- Předepsat intravenózní dusičnany a diuretika by měl být opatrný, jak venodilatatsiya zhoršuje plnicí komory a zhoršuje hypotenzi.
 Tísňová péče v triskupidalnoy říhání
Tísňová péče v triskupidalnoy říhání První pomoc při infarktu
První pomoc při infarktu První pomoc při mitrální regurgitace
První pomoc při mitrální regurgitace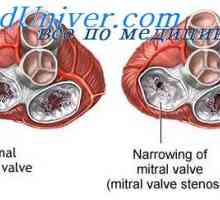 Levé komory selhání. Hemodynamika v mitrální chlopně a mitrální regurgitace
Levé komory selhání. Hemodynamika v mitrální chlopně a mitrální regurgitace Defektu septa síní u těhotných žen
Defektu septa síní u těhotných žen Defekt komorového septa u těhotných žen
Defekt komorového septa u těhotných žen Těhotenství a porod na pozadí srdečních chorob
Těhotenství a porod na pozadí srdečních chorob Patologie srdečních chlopní v průběhu těhotenství
Patologie srdečních chlopní v průběhu těhotenství Trikuspidální nemoc u těhotných žen
Trikuspidální nemoc u těhotných žen Zdraví encyklopedie, nemoc, léky, lékař, lékárna, infekce, souhrny, sex, gynekologie, urologie.
Zdraví encyklopedie, nemoc, léky, lékař, lékárna, infekce, souhrny, sex, gynekologie, urologie.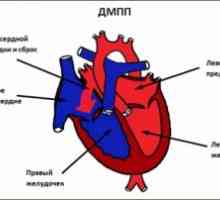 Defektu síňového septa: léčba, příznaky, příčiny, příznaky
Defektu síňového septa: léčba, příznaky, příčiny, příznaky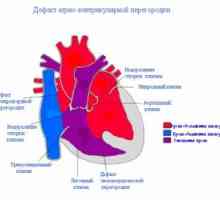 Defekt komorového septa srdce: na příčiny, léčba, příznaky, znaky
Defekt komorového septa srdce: na příčiny, léčba, příznaky, znaky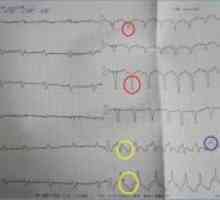 Pravé komory myokardu
Pravé komory myokardu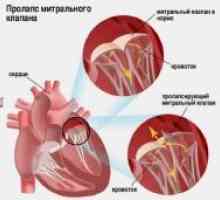 Mitrální regurgitace: stupeň, léčba, příznaky, znaky, příčiny
Mitrální regurgitace: stupeň, léčba, příznaky, znaky, příčiny Mitrální insuficience léčba, příznaky, rozsah, příčiny, příznaky
Mitrální insuficience léčba, příznaky, rozsah, příčiny, příznaky Akutní dysfunkce srdečních chlopní
Akutní dysfunkce srdečních chlopní Po infarktu hypotenze
Po infarktu hypotenze Stenóza mitrální ústí
Stenóza mitrální ústí Trikuspidální atrézie u dětí: příznaky, léčba, příčiny
Trikuspidální atrézie u dětí: příznaky, léčba, příčiny Atrioventrikulární septum defekt u dětí: příznaky, léčba, příčiny
Atrioventrikulární septum defekt u dětí: příznaky, léčba, příčiny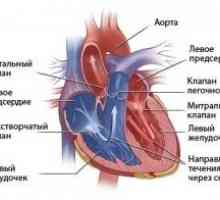 Celková anomální plicní žilní návrat dětí
Celková anomální plicní žilní návrat dětí