Dehydratace u dětí: Známky, příznaky, léčba, příčiny

Dehydratace - významné snížení množství tekutiny v těle, a v různé míře, elektrolytů.
Klinické projevy charakterizované žízeň, slabost, suchost sliznic, snížené vylučování moči, a s progresí dehydratace, tachykardie.
Dehydratace je obvykle způsobena průjmem. Děti v prvním roce života je zvláště náchylný k nepříznivým účinkům dehydratace vzhledem k jejich potřebám vyšší základovém oleji (v důsledku vyšší rychlost metabolismu), vyšší ztráty, které vznikají odpařováním.
Příčiny dehydratace u dítěte
Možné příčiny dehydratace může být ztráta vody přes ledviny (např., Diabetická ketoacidóza), kůže (např, zvýšené pocení, popáleniny), a ztráty kavitárních. Ztratil tekutinu ve všech případech obsahují elektrolyty v různých koncentracích, deficit, takže tekutina je vždy doprovázena nedostatkem elektrolytů.
Snížení příjmu tekutin je to možné v průběhu různých závažných onemocnění a je problémem zejména v přítomnosti zvracení u dítěte nebo v horkém počasí. To může být také důsledkem nedbalosti nebo přehlédnutí.
Symptomy a příznaky dehydratace u dítěte
Příznaky jsou závislé na koncentraci v séru Na: hemodynamické příznaky zhorší se hyponatrémie a hypernatrémie slabší na.
Diagnostika dehydratace u dítěte
- Klinické hodnocení.
Obecně platí, že dehydratace bez hemodynamické považován legkim- tachykardie definuje mírné dehydratace a hypotenze s poruchou perfuze je charakterizována těžkou dehydratací. Nejpřesnější metoda určení stupně akutní dehydratace u dětí je změna v tělesné hmotnosti. Všechny případy rychlé hubnutí >1% denně zahrnují vzhled deficitu tekutiny. povědomí Parent v to obvykle není přesné, a chyba 1 kg u dítěte o hmotnosti 10 kg je 10% ztráta na bázi kapaliny, což je rozdíl mezi světlem a mírné dehydratace.
Laboratorní studie se obvykle provádějí při středně nebo těžce nemocných dětí, které jsou více pravděpodobné, že nerovnováhu elektrolytů. Další poruchy laboratorní parametry patří relativní polycythemia v důsledku krevních sraženin, zvýšené dusíku močoviny v krvi.
dehydratace léčba dítěte
- Náhrada za ztráty tekutiny (pro perorální dostupnosti).
Ošetření se provádí nejlépe s přihlédnutím na potřebu samostatného nouzové vstřikování tekutiny, která má nedostatek tekutin, pokračující ztrátě tekutin a udržovat hlasitost. Objem (tj., Množství kapaliny), složení a rychlosti vyrovnání rozdílné pro každého jednotlivce. Vzorce a odhady použité pro výpočet parametrů rehydrataci, může určit počáteční bod, ale léčba vyžaduje neustálé monitorování životních funkcí, klinické příznaky, tělesná hmotnost, a někdy i sérové hladiny elektrolytů. Děti s těžkou dehydratací (např hemodynamické poruchy), by se mělo dostat tekutiny intravenózně. Děti, které nemohou pít, stejně jako děti s nekontrolovatelným zvracení mohou být získány jako intravenózní rehydratace a kompenzovat ztrátu tekutiny nasogastrickou trubicí, nebo někdy i perorálně se častá konzumace malého množství ní.
Nouzové ztráta doplňování tekutin (resuscitace). Cílem je zaplnit adekvátní objem krve, obnovit krevní tlak a prokrvení. Aplikace resuscitační přístupy by měly být omezeny na středně těžkou nebo těžkou dehydratací deficientní více než 8% tělesné hmotnosti. V těžké dehydratace pravděpodobně vyžadovat 3 bolus 20 ml / kg. Znamení konce neodkladné resuscitace -Recovers periferní prokrvení a krevní tlak a zvýšenou srdeční frekvenci normalizaci.
Plnící deficit tekutin. Deficit celkového klinicky hodnocena jak je popsáno dříve. Nedostatek Na je obvykle asi 80 mmol / l, a chybějící objem deficitu tekutiny K - 30 mmol / l chybějícího objemu kapaliny. Resuscitační techniky by měly být používány pouze za středně těžkou nebo těžkou dehydratací deficitní asi 8% hmotnostních tela- této zbývající nedostatek lze kompenzovat zavádění kapaliny o objemu 10 ml / kg za hodinu po dobu 8 hodin. Vzhledem k tomu, 0,45% roztoku chloridu sodného s obsahem 77 mEq / l na, obvykle je to droga. Kompenzace pro vás nemůže začít, dokud nedosáhnou normální vylučování moči.
Dehydratace s významným hypernatrémie nebo hyponatremia vyžaduje zvláštní pozornost, aby se předešlo komplikacím.
Pokračující ztráta tekutin. Posuvný proud ztráta by měla být měřena přímo (např., Vypouštění nasogastrickou sondou, katétru, hodnocení objemu stolice) nebo vypočítat. Kompenzace musí být mililitru na mililitr po dobu, která odpovídá rychlosti a míry ztráty. Pokračující ztráta elektrolytů lze odhadnout podle zdroje či důvodu. Ztráta elektrolytů v moči mění v závislosti na míře jejich spotřeby a onemocnění, ale mohou být měřeny, v případě, že deficit nereaguje na substituční terapii.
Podpůrná podávání tekutiny.
Požadavky na tekutiny a elektrolyty pro primární výměny by měly být rovněž řešeny. Podpora potřeby závisí na rychlosti metabolismu a tělesné teploty. Nehmotné ztráty jsou cca 1/2 základní potřeby.
Přesně určit množství zřídka možné, ale obvykle je nutné usilovat o navrácení množství vody, která nevede k významnému koncentrace nebo ředění moči ledvinami. V nejběžnějším odhadu hmotnosti pacienta se používá pro výpočet metabolické výdaje kcal / 24 h, což odpovídá přibližně na potřebu kapaliny v ml / 24 h. (Vzorec Holtiday-Segar) v jednodušších výpočtů pomocí tří hmotnostních tříd. Plocha povrchu těla, vyplývající z nomogramu mohou být také použity, počítání požadavky tekutiny jako 1500-2000 ml / m2 za 24 hodin. Složitější výpočty jsou zapotřebí jen zřídka. Tyto objemy tekutiny mohou být získány jako jediný infuzní současné.
Základní výpočty se liší s horečkou, podchlazení a aktivity (např., Zvýšení hypertyreózou nebo status epilepticus, snížení čárkou).
Kompozice pro různá řešení použita k úhradě splatné deficit a pokračující ztráty. Potřeby pacientů v NA je 3 meq / 100 kcal / h, a ve 24 K -. 2 meq / 100 kcal / h 24 Tato potřeba je splněna za použití 0,2 -0,3% izotonického roztoku se přidá roztok, který obsahuje 20 mmol / l K 5% roztok dextrózy. Ostatní elektrolyty (např. Mg, Ca), se obvykle přidává. Není praktické kompenzovat nedostatek a pokračující ztráty pouze zvýšením množství nebo rychlost zavádění tekutin.
Případová studie
V sedmi měsících kojenecké průjmu po dobu 3 dnů se ztrátou hmotnosti od 10 kg do 9 kg. Voláte-li dítě přetrvává průjem s frekvencí stolice 1 každé 3 hodiny, pacient odmítá pít. Klinické projevy -suhost sliznice, chudý kůže turgor, výrazně snižuje vylučování moči, tachykardie s normálním krevním tlakem a normální kapilární náplň - naznačují, 10% deficit tekutin. Rektální teplota byla 37 ° C v séru Na, 136 mmol / L, K - 4 mmol / l, C1 -104 mekv / l a NS03 - 20 mmol / l.
Objem kapaliny Odhaduje se, aby se na deficit, pokračujících ztrát a fyziologickým potřebám.
Celkový deficit tekutina je přibližně 1 kg = 1L.
Současná ztráta kvůli průjmu se stanoví vážením plenky dítěte před nasazením a po volné stolici.
Základní požadavky na podporu podávány podle metody založené na hmotnost Holliday-Segar je 100 ml / kg x 10 kg = 1000 ml / den nebo 1000 - 1024 = 40 ml / h.
ztráta elektrolytu průjmy jsou odhadovány na 80 meq Na a 80 mekv K
léčebné taktiky
doplňování tekutin Emergency. Pacientovi se podává bolus 200 ml Ringerova laktátu po dobu 30 minut. Tato částka 26 mEq Na deficitu z odhadovaných 80 mEq.
nedostatek. Deficit zbytková tekutina je 800 ml (1000 odhadovaný deficit, zatímco 200 ml zavedeno nouzové dočerpávání) a Na deficit je 54 mekv (80-26 mekv). Tato zbývající množství se podává po dobu 8 hodin v 5% dextrózy a v 0,45% roztoku chloridu sodného na 100 ml / h. Toto množství kompenzuje nedostatky, sodným (0,8 l X 77 mekv Na / l = 62 mEq Na). Je-li výstup moči upravena, K se přidá v koncentraci 20 mmol / l (z bezpečnostních důvodů, pokouší se rychle kompenzovat celý schodek tím, že dělá).
Náhrada za pokračující ztráty. 5% dextróza v 0,45% roztoku chloridu sodného se také používá ke kompenzaci aktuálního objemu poter- a rychlosti dána objemem průjmu.
Podpůrný podávání kapalina (fyziologický potřeba). 5% dextróza v 0,45% roztoku chloridu sodného se podává 40 ml / h s přídavkem 20 mmol / l K, po obnovení diurézy. Také nedostatek lze kompenzovat v průběhu prvních 8 hodin, a následně zavedením podpěrné tekutiny v příštích 16 hodin (tj. 60 ml / h). 24 hodin objemu udržovací tekutiny podána za 16 hodin, snížit matematicky 1,5-krát ve srovnání s konvenční podpora zavádění, který se vyhýbá paralelní souběžné infuze (což může vyžadovat dvě infúzní pumpy).
 Symptomy pseudomembranózní enterokolitida
Symptomy pseudomembranózní enterokolitida Můžete pít, pokud máte průjem?
Můžete pít, pokud máte průjem? Dehydratace při průjmu (průjem) u dítěte
Dehydratace při průjmu (průjem) u dítěte Sucho v ústech a průjem (průjem)
Sucho v ústech a průjem (průjem) Následky průjmů u dospělých
Následky průjmů u dospělých První pomoc v ambulantně když přehřívání
První pomoc v ambulantně když přehřívání Pomoc při mimořádných událostech pro vodní a elektrolytové poruchy ve zvláštních situacích
Pomoc při mimořádných událostech pro vodní a elektrolytové poruchy ve zvláštních situacích Pomoc při mimořádných událostech při poruchách vody a elektrolytů. deficity tekutina
Pomoc při mimořádných událostech při poruchách vody a elektrolytů. deficity tekutina První pomoc při hypo- a chloruremia
První pomoc při hypo- a chloruremia První pomoc při poruchách vody a elektrolytů. orální rehydratační
První pomoc při poruchách vody a elektrolytů. orální rehydratační Otázky rovnováha kapalina-elektrolyt v poskytování nouze
Otázky rovnováha kapalina-elektrolyt v poskytování nouze Hypovolemický šok. Příčiny a mechanismy vzniku a rozvoje hypovolemického šoku
Hypovolemický šok. Příčiny a mechanismy vzniku a rozvoje hypovolemického šoku Denní příjem tekutin. Denní vylučování tělních tekutin
Denní příjem tekutin. Denní vylučování tělních tekutin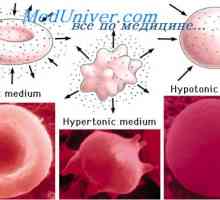 Účinky roztok glukózy. Hyponatrémie a hypernatrémie
Účinky roztok glukózy. Hyponatrémie a hypernatrémie Dehydratace příznaky a způsobuje dehydrataci
Dehydratace příznaky a způsobuje dehydrataci Dehydratace (dehydratace), příčiny a symptomy, léčba a komplikace dehydratace
Dehydratace (dehydratace), příčiny a symptomy, léčba a komplikace dehydratace Jablečný džus proti průjmu a dehydrataci
Jablečný džus proti průjmu a dehydrataci Akutní nedostatečnost nadledvin. Patogeneze, patologické anatomie
Akutní nedostatečnost nadledvin. Patogeneze, patologické anatomie Diabetes insipidus, onemocnění způsobené absolutním nebo relativním nedostatkem antidiuretického…
Diabetes insipidus, onemocnění způsobené absolutním nebo relativním nedostatkem antidiuretického… Rotavirus onemocnění, akutní virové onemocnění s převažujícím výskytem dítěte se vyznačuje příznaků…
Rotavirus onemocnění, akutní virové onemocnění s převažujícím výskytem dítěte se vyznačuje příznaků… Zdraví encyklopedie, nemoc, léky, lékař, lékárna, infekce, souhrny, sex, gynekologie, urologie.
Zdraví encyklopedie, nemoc, léky, lékař, lékárna, infekce, souhrny, sex, gynekologie, urologie.