Antibiotika ve stomatologii
Video: Způsoby léčby paradentózy
Cílem racionálního antibakteriální chemoterapie - výběr nejaktivnější v této patologii léku a jeho dávkování, což umožňuje vytvořit v tkáních nutných k potlačení růstu patogenních koncentrace mikroflóry v dalším průběhu zpracování provádí. Způsob podání antimikrobiálního léčiva a trvání léčby závisí na umístění a závažnosti onemocnění, předčasné zrušení léky může vést k recidivě.Je-li to možné chronické trvalá infekční zánět ústní a čelistní po dobu 18-24 hodin, aby určit citlivost hnisavý zaostření mikroflóry na antibakteriálními léky pomocí „kazetového“ mikrometodou. Do doby, než výsledky studie se obvykle podávají antibiotika širokospektrální, často v kombinaci se syntetickou chemoterapeutickými látkami, proteolytické enzymy, vitaminy, imunomodulátory, adaptogeny, snižuje vedlejší účinky antibiotik a snížit vývoj rezistentních forem mikroorganismů.
Pro kauzální léčbu zánětlivých procesů maxilofaciálních Plocha nejběžněji používaným antibiotikům.
přihláška
V zubní praxi se používají antibiotika:- a léčba akutní exacerbace chronických zánětlivých procesů: maxilofaciální okostice, osteomyelitidy, pericoronitis, dentoalveolární abscesy, flegmona, odontogenní sepse, zánět vedlejších nosních dutin, závažných infekčních onemocnění dutiny ústní;
- pro prevenci infekčních komplikací. Léky podávané před stomatologické zákroky pacientů traumatická rizikem, které mají v anamnéze endokarditidy, srdeční chlopenní onemocnění, diabetes mellitus, glomerulonefritidy, užívající protivoblastomnye činidla, imunosupresiva, atd
Video: Po návštěva zubního Krasnoyarka byl na jednotce intenzivní péče s hnisavého zánětu čelisti
Při výběru prostředky vzít v úvahu, že významnou roli je dána bakterií kyselinotvorných (streptokoků, laktobacilů, aktinomycet) ve vývoji zubního kazu.Když platí odontogenní infekce spolu s fakultativních bakterií, zejména Streptococcus viridans (S. mutans, S. milleri), přidělené anaerobní flóru (Peptostreptococcus spp., Actinomyces spp.), Což má za následek zahrnutí lékové terapie působí na gram-pozitivní flóry (peniciliny makrolidy), někdy v kombinaci s účinným proti anaerobních syntetický chemoterapeutické látky metronidazol.
Zároveň se v onemocnění parodontu dominuje gram-negativní anaeroby (Bacteroides, fuzobakterii) spirochet. Když periodontální infekce nejčastěji izolované anaerobní gram (P. gingivalis, P. intermedia, E. corrodens, A. actinomycetemcomitans, Copnocytophaga spp.) A lékem volby v této patologii jsou chemoterapeutická činidla působící v anaerobních infekcí, jako je doxycyklin, amoksiklav cefalosporiny, makrolidy v kombinaci s metronidazolem, linkosamidy, fuzidin.
Aby byla zajištěna bezpečnost antibiotické terapie by mělo vzít v úvahu fyzický stav pacienta a vedlejší účinky způsobené lékem vybranou. Systémové podávání antibiotik se může vyvinout komplikace v důsledku alergické a toxické reakce, potlačení imunitního systému, vývoj dysbiózy a superinfekce, včetně plísňová onemocnění, získání bakteriální rezistence na antimikrobiální drogy, chronicity infekce.
Četné studie prokázaly, že infekce čelistní obvykle způsobené smíšené mikroflóry, skládající se z 3-5 nebo více mikroorganismů, které jsou vždy přítomny v ústech. Používá se v kombinované chemoterapii by měla posoudit slučitelnost vybraných prostředků. Například, peniciliny a cefalosporiny, které působí na syntézu obalového proteinu, nejúčinnější během růstu a reprodukci mikrobiálních buněk, v souvislosti s tím, že se spojí s iracionálními bakteriostatickými antibakteriální léčiva (makrolidy, tetracykliny, linkomycin, sulfonamidy, atd). Vzhledem k tomu, v průběhu každé lékové kombinace chemoterapie používané v plné terapeutické dávky, se nedoporučuje kombinovat léky, které mají stejné vedlejší účinky.
Obtížnost antibiotika zánětlivé procesy maxilofaciálních často způsobena tím, že se zdroj infekce aerobních a anaerobních různých skupin se významně liší ve své citlivosti k chemoterapeutických činidel. Použití v takových případech, léky, které působí pouze na aerobní flóry, může mít za následek selektivní růst progresivních anaerobních flóry v ohnisku hnisavé infekce.
účinnost
Nejúčinnější proti anaerobní flóru antibiotika skupiny linkosamidy (linkomycin, klindamycin), makrolidy (erytromycin, azitromycin, roxithromycin), tetracykliny (doxycyklin) fenicoles (chloramfenikol), gramicidin S. beta-laktamů (peniciliny, cefalosporiny), působící zejména proti gram-pozitivním anaerobní flóru (peptokokki, peptostreptokokki, aktinomycety) a nejsou dostatečně účinné proti gram-negativní periodontální mikroflóry skupiny (P. melaninogenica, F. nucleatum).V posledních letech se také poznamenat, zvyšující se úlohu v rozvoji zánětlivých procesů v ústní dutině, a maxilofaciální mikroorganismů s přirozenou nebo získanou odolností proti antibakteriálních látek.
Většina látek zánětlivých necitlivými na první generaci antibiotika (penicilin, streptomycin, tetracyklin), což vedlo k většímu použití v zubním lékařství peniciliny a cefalosporiny 3-4th generace antibiotik a makrolidů linkosamidy skupiny. Aminoglykosidy (kanamycin, gentamycin sulfát, sisomicin, tobramycin) mají široké spektrum antibakteriální působení, včetně a gramnegativní aerobní flóry, jejichž role v posledních letech flegmona zvětšuje maxilofaciální oblasti. Nicméně, to není příliš citlivá na anaerobní flóru, a tam je přirozený odpor mnoha patogenů odontogenní infekce na aminoglykosidy, což omezuje jejich použití v zubním lékařství.
Nejčastěji infekčních procesů v čelistní předepsaných uvnitř azithromycin, amoxicilin, amoxicilin / klavulanát, ampioks, ampicilin, doxycyklin, linkomycin, klindamycin, oxacilin, tetracyklin, erythromycin. Pro vstřikování zubní použití linkomycin, klindamycin, oxacilin, alespoň - gentamicin. Lokální použití gentamicinu (mast), chloramfenikol složení levovinizol (aerosol) a levomekol (mast) sintomitsina (mast), erythromycin (mast).
Snížením citlivosti mikroorganismů na těchto antibiotik podávaných moderní prostředky makrolid (roxithromycin, azithromycin, clarithromycin), novější generací beta-laktamových antibiotik (penicilinů a cefalosporinů), a jejich kombinace s inhibitory beta-laktamázy (amoxicilin / klavulanát, ampicilin / sulbaktam). Avšak vznik rezistence je třeba poznamenat, a to i do nových vysoce účinných léků, zejména v rozporu se základními pravidly chemoterapie.
antibiotická léčba
Správná volba léků a jejich uplatnění režimu pro zlepšení účinnosti a bezpečnosti antimikrobiální terapie.Beta-laktamy - antibiotika, které mají v molekule beta-laktamového kruhu, který určuje jejich antibakteriální vlastnosti.
Beta-laktamy patří peniciliny, cefalosporiny, karbapenemy a mono-baktamy. Většina beta-laktamová antibiotika, má široké spektrum účinku, ale nepronikají do buněk mikroorganismů a nepůsobí na intracelulární mikroorganizmy (Rickettsia, Chlamydia, Brucella, atd.) A Mycoplasma.
Beta-laktamová antibiotika jsou považovány za baktericidní antibiotika. Jejich mechanismus účinku vlivem na syntézu buněčné stěny, porušení zesítění mezi molekulami hlavní složky vnější membrány mikroorganismů - peptidoglykanu složky, což vede k buněčné smrti. syntézy buněčné stěny nastává během růstu a rozmnožování mikroorganismu, takže v této době buňky jsou velmi citlivé na beta-laktamy.
Zubní praxe beta-laktamových antibiotik se používají hlavně peniciliny a cefalosporiny.
Karbapenemy (imipenem meropenemu), které mají nejširší spektrum antimikrobiální účinnosti, který se používá zejména v těžkých nozokomiální infekce. Získaná rezistence k nim je vzácná.
Monobaktamy (aztreonam), účinné proti gram-negativním mikroorganismům, v zubní praxi nepoužívají.
GM Barer, EV Zorian
Sdílet na sociálních sítích:
Podobné
 Střevní léčba dysbióza u dospělých
Střevní léčba dysbióza u dospělých Léky na střevní dysbiózou
Léky na střevní dysbiózou Antibiotika pro střevní dysbiózou
Antibiotika pro střevní dysbiózou Účinná léčba dysbacteriosis
Účinná léčba dysbacteriosis Léčba dysbiózou bakteriofágů
Léčba dysbiózou bakteriofágů Chronické střevní dysbióza
Chronické střevní dysbióza Střevní léčba dysbióza po antibiotik
Střevní léčba dysbióza po antibiotik Dysbacteriosis na pozadí antibiotik
Dysbacteriosis na pozadí antibiotik Co je třeba brát antibiotika na gastritidu žaludku
Co je třeba brát antibiotika na gastritidu žaludku Antibiotika pro gastroenteritidy
Antibiotika pro gastroenteritidy Která antibiotika, aby se v kolitidy?
Která antibiotika, aby se v kolitidy?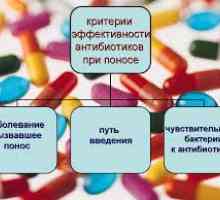 Antibiotika pro průjmu u dětí
Antibiotika pro průjmu u dětí Amoxicillin na žaludeční vředy
Amoxicillin na žaludeční vředy Metronidazole na žaludeční vředy
Metronidazole na žaludeční vředy Vlastnosti střevní mikroflóry z předčasně narozeného dítěte
Vlastnosti střevní mikroflóry z předčasně narozeného dítěte Antibiotika
Antibiotika Nemoci tvář, ústa a bradu. imunomodulační terapie
Nemoci tvář, ústa a bradu. imunomodulační terapie Antibiotikum error
Antibiotikum error Osteomyelitida chelyustey- infekční zánětlivý proces má vliv na všechny prvky čelistní kosti.…
Osteomyelitida chelyustey- infekční zánětlivý proces má vliv na všechny prvky čelistní kosti.… Ceftriaxon (seftriahon) *. Cefalosporinová antibiotika třetí generace. Tím, podobnou chemickou…
Ceftriaxon (seftriahon) *. Cefalosporinová antibiotika třetí generace. Tím, podobnou chemickou… Výborná lékařská encyklopedie IC nevronet. léky
Výborná lékařská encyklopedie IC nevronet. léky