Kombinovaná poranění hrudníku
Video: V Pyshma Volga Řidič srazil chodce (10.2.2016)
Během posledních deseti let zranění jsou stále více stává vícenásobné a kombinované. A. Kaplan, VF a VM Pozhariskny Lirtsmap na III unie kongresu Ortopedické Trauma (Moskva, 13-15.05.75) navrhuje vyčlenit osamocený, více, mix a poškození zápas.Přidružený trauma nazývá simultánní poškození ze dvou nebo více různých systémů varhany anatomicko-funkční, když je vystavena jeden druh energie, na rozdíl od v kombinaci poranění spojeného s expozicí různých forem energie.
Od konce 60. let tohoto století, stále více a více zdůrazňuje problematika diagnostiky a léčby sdružených poranění. Ty byly předmětem mnoha disertací. Vydával první monografii [Zakurdaev VE, 1976- Nikitin GD a kol., 1976- Grigoriev M., et al., 1977].
Podle našich údajů, celkový počet ambulantních pacientů s uzavřeným hrudní trauma sdružených poranění byl u 14% hospitalizovaných pacientů - 21% - S forenzního materiálu (2061 pitevní) se spojila zranění hrudníku byla 83%.
Hlavními důvody jsou spojeny zranění nehod (55%), pokles z velké výšky (36%) a domácí trauma (9%).
Podle závažnosti obětí s kombinovanou traumatem prsu lze rozdělit do dvou skupin: první - bez život ohrožující onemocnění a druhý - je doprovázeno nebezpečné patofyziologické směny. První skupina je asi 75% obětí. Typicky, tito pacienti jsou v nemocnici, ne déle než 10 dní, vitální funkce nebudou trpět, smrt se nestane.
Ve druhé skupině dlouhých období léčby, všichni pacienti trpěli kritické porušování hemodynamiky, dýchání a metabolismus, mortalita dosahuje 51%.
A. Encke a kol. (1978), které mají zkušenosti s léčbou 3838 lidí s poraněním hrudníku, zaznamenali nárůst úmrtnosti na 2,4% v roce 1947-1951. na 15,2% v 1968-1976 dvouleté období. v důsledku zvýšené závažnost lézí, které obdržely vážná zranění, byla mortalita v zasažené skupině 62,2%. Hlavními příčinami úmrtí - poškození mozku (12,8%), plicní onemocnění srdce (34,6%) a šoku (50,8%).
Ve většině případů (49,7% případů), doprovázené poranění hrudní trauma jinou část těla, v 37% případů - dva, na 11%, -treh -chetyreh 5,7%, 1,2% a 0 -Five , 5-0,7% případů - šest nebo sedm oblastí. GN Tabuleac` a AV Nizovoy (1973) ukazují, že každá z poškození samotné se mohou na první pohled zdát, není příliš těžké a je to slučitelné se životem, ale kombinace těchto lézí vede ke zhroucení kritických životních funkcí a to může být fatální.
Nejnebezpečnější sdružených poranění hrudi a hlavy, když je úmrtnost 50% [Eschapasse H. et al., 1975- Le Brigand H., 1975]. 3. V. Ivanov (1969), studoval v detailu tohoto typu zranění, uvedl, že hlavní diagnostické obtíže jsou poruchy vědomí. Neurologické příznaky akutní kraniocerebrální trauma liší velkým dynamickým náležitě stupeň mozku pohmoždění.
Fokální symptomy VVIvanov registrována v 17% případů, meningeální - 58%, parézy a ochrnutí - 11%, šlachové reflexy asymetrický ve většině obětí (74%).
Díky kombinaci nitrolebního hematomu s hrudní trauma prohlubující se bezvědomí je často spojena s hypoxií závislé prsu poranění [Isakov Yu 1977].
Známý tradice příznaky intrakraniální hematom, ztrátu vědomí po „světlé období“, rozšíření zornice na straně hematomu, poruchy pyramidálních a smyslové poruchy na opačné straně - často výrazně liší.
Uznání hematomy zvláště komplikovaná s rozvojem akutního respiračního selhání krevního oběhu. Podle PN Veselkin (1938), VA Negovsky (1963), MG Grigorieva et al. (1977), respirační selhání hrál hlavní roli v patogenezi důležitých poruch.
Akutní obstrukce tracheobronchiálního stromu zhoršuje primární traumatické poranění mozku, a zlepšuje její otok vede k dalšímu dýchacími potížemi.
Na centrální poruchy zahrnují různé arytmie, respirační frekvence a amplituda - bradypnoe, tachypnoe, dušnost zvlněná pravidelné rytmy Cheyne-Stokes a Biotta terminálové typy dýchání, primární zastávka spontánní dýchání.
Vzhledem ke složitosti klinického hodnocení neurologickými příznaky, měla by být diagnóza provedena spolu s neurologem, očního lékaře, radiologa. Dokonce s odborným neurologickým vyšetřením a dohledu nad velkou příležitost pro diagnostiku chyb, takže zvláštní pozornost by měla být věnována dvěma okolnostmi. Za prvé, že je třeba sledovat dynamiku neurologickými příznaky. Ustálený progrese mozku, fokální a kmenových příznaky ukazují tvorbu hematomu [Isakov Yu 1977]. Za druhé, diagnóza by měla být základem instrumentálních metod.
Doporučujeme následující minimální instrumentálních metod: craniography ve dvou projekcích, lumbální punkce, uložení diagnostických otřepů děr a krční angiografii. Lumbální punkce zdržet, když je motor budící jevy a mozek dislokace s porušení hlavně v tentorial nebo foramen velké láhve. Absolutní kontraindikace krční angiografii jsou pouze centrální respirační poruchy, tachykardie a pokles systolického krevního tlaku pod 70 mm Hg. Art. Craniography a trepanace lze provést i v nejtěžších případech.
V současné době se široce používají Ultrazvuková diagnostika intrakraniálního hematomů-encephalography [Bogolepoz N. K. a kol., 1973- Shakurov NN, Likhterman LB, 1976- Grigorjev M., a kol., 1977- Lombroso S. a kol., 1970]. Výzkumná metoda je jednoduchý, bezpečný a lze použít v nejzávažnějších případech.
ovlivněn Léčba obvykle začíná s pokusy o odstranění zásadní porušování lidských práv. V prvé řadě se jedná o eliminaci periferních poruch dýchacího systému. Neboť ta často závisí na zesílení účinků lebeční trauma a zranění na hrudi, traheobronhialyyugo strom je nutné, aby se zabránilo růstu obstrukce.
Zkušenosti léčby 153 pacientů s kombinovanou trauma hrudníku a hlavy zajišťuje, že řeší problematiku výskytu centrálního nebo periferního původu poruch dýchání, není snadné.
Pokud dominuje centrální mechanismy poruch dýchacích funkcí, měli byste začít s tracheostomií. Je chybou odložit zavedení tracheostomií u těchto pacientů.
Po masivní aspirační zvratcích může obturated malé průdušky, a to i po tracheotomii a odsaje přes tracheostoma tím zvyšuje asfyxii. V takových případech lze doporučit výplach (výplach) Tracheobronchiální strom. Výplach je periodické infuze a odsaje přes tracheostomické 50-70 ml izotonického roztoku chloridu sodného.
Korelovat respiračních onemocnění je často nutné použít mechanickou ventilaci. V přítomnosti pneumotoraxu musí nejprve vypustit pleurální dutiny.
Velmi důležité při poranění hrudníku a hlavy je správná definice načasování a pořadí chirurgických zákroků. Je všeobecně známo, že prioritní zásahy lebky a mozku je odůvodněné pouze komprese, kdy kabel a pokračující vnější krvácení z rány. Nesmíme zapomínat na to, že operace se zpožděním, a to i v případě, že odstranění hematomu a intenzivní resuscitaci může způsobit smrt v důsledku nevratné strukturální změny v mozkovém kmeni.
Jedním z obtížných otázek je léčba pacientů s přidruženou trauma hrudníku a břicha. Po dobu 10 let (1969-1979), jsme pozorovali 221 takovou oběť. Podle NP Makarova et al. (1972), AV Nizovoy (1973), kombinace trauma hrudníku s poškozením břišní dutiny se umístila na třetím místě v četnosti. To je potvrzeno v našem materiálu (23%). Když hrudníku trauma hrudníku a břicha vnitřních orgánů byly významně zraněno častěji (61,6%) než v izolovaných trauma (28,2%). Velmi často poškozuje plíce (60%) a srdeční (15%), velké nádoby (12%), je membrána (7%) a hlavní průdušky (3%). Jednotlivé zlomeniny žeber jsou méně časté než násobek, plovoucí a bilaterální. Když spojený trauma hrudníku a břicha levé poškození nižší žebra 2 až 3 krát více řádek.
Uzavřená břicha trauma sama o sobě je jedním z nejtěžších ve vztahu k diagnostickým dělicí urgentní operaci. V kombinaci s variabilitou poranění hrudníku symptomů a potíží diagnostických ještě zvýšit, což vede buď zbytečné a velmi nebezpečné pro tyto pacienty laparotomie [Berkutov AN, Zakurdaev VE, 1974- Mach N. Seleznev T. F., 1975- Zakurdaev VE 1976], nebo poranění břišní orgán poprvé rozpoznán pouze tehdy, když posmrtné vyšetření [Marenkov GM, 1961- Berkutov A. N. a kol., 1969- Likstanov IB, 1970].
Provozován na naší klinice s průvodním zranění utrpěl hrudníku a břicha (117) lze rozdělit do dvou skupin.
U pacientů první skupiny byla ovládána poruchy vyvolané trauma hrudníku. Traumatický šok a akutní respirační selhání bylo pozorováno u všech pacientů. Příčiny respiračních onemocnění byly obstrukce tracheobronchiálního strom, selhání plic (hemotoraxem, pneumotorax), porušení panelová hrudníku.
Základem léčby poranění hrudníku by měl být boj s ARF. Zajištění průchodnosti horních cest dýchacích, analgezii zlomeniny sedadla, kyslík, dekompresní pleurální dutinu (pleurální vpichu torakotseptez s odtokem pleurální dutiny a suprayugulyarnaya mediastinotomie), kontrolu infekce, srovnávací acidobazické rovnováhy a poruchy elektrolytů, mechanickou ventilaci s inhibici spontánní dýchání v srdci terapeutických opatření. Pokud je léčba prováděna s dostatečnou razancí, pacienti umírají.
Druhá skupina - ti, s dominantním poraněním břicha (72 osob). Všichni pacienti měli těžkou obraz traumatického šoku. ARF byl diagnostikován u 50 lidí a zranění kostní kostra nebyly tak závažné.
Z 221 postiženého působila 117: 117 laparotomie a 25 thorakotomickou (tam 14 pacientů byla potřeba pro následné torakotomie a 11 torakotomie předchází laparotomii). Indikace thorakotomickou: přetrvávající kolapsu plíce během 3-5 sut- progresivní hemotoraxem, nepoddajný konzervativní terapie, je důvodné podezření, škody na hrudi orgánu s zhoršení celkového stavu.
Podle našeho názoru, pouze tehdy, když masivní krvácení do hrudníku a břišní dutina je žádoucí a možné rychle provést torakotomie a operována, jako první by měla být zastavena krvácení z cév hrudní dutiny, jako krvácení do pohrudniční dutiny jsou obecně masivnější. Ve všech ostatních případech se musí řídit dominantním poškozením.
Chyby při výběru prioritních intervencí může způsobit vážné následky.
Chlapec 9 let převezen do nemocnice v kritickém stavu poté, co. 2 ‚/ z hodiny po silnici zranění. Do 2 hodin v chirurgickém oddělení lékařské jednotky město držel Antishock terapii a zlepšení hemodynamického výkon poté, co oběť převozu do nemocnice. Při přijetí ostré bledost, impuls 120 za minutu, plnění a slabé napětí. Srdeční ozvy jsou tlumené,. BP 60/30 mm Hg. Art.
Dech Right oslabena. Břicho napjaté, bolestivé na pohmat ve všech odděleních. Er. 3,85-102 v 1 litru 100 g Hb na 1 litr. Nlazmozameschayuschih zahájena infuzních roztoků a krve v žíle tři. Punkce pravé pleurální dutiny 800 ml krovi- nakonfigurován torakocentéza látky. Během krátké doby shromážděných a reinfuzirovano dalších 1200 ml krve. Po l / 2 hodiny od času přijetí krevního tlaku na 120/70 mm Hg. Art. dítě byl provozován s diagnózou uzavřené poranění hrudníku a žaludku, jater protržení membrány s krvácením v pravé pleurální dutiny se střední laparotomie odhalila retroperitoneální hematom n malé množství krve do volné dutiny břišní.
Udělal správnou torakotomie. Odhalení tryskání krvácení z poškozených koncových okrajů přerušovaná I brachiocefalického žilní kmen a rozsáhlé mediastina hematom a více krvácení v plicní tkáni. Okamžitě po otevření pohrudniční dutiny srdeční zástavy došlo. Resuscitace byly neúspěšné.
-Li pomoc v tomto případě povoleno pár taktických chyb. V první řadě je nepřípustný transport obětí chirurgické nemocnice do druhé. Vážná chyba byla zpoždění v provozu na probíhající vnitřní krvácení. Významnou nevýhodou, pokud jde o léčení postiženého sekvencí těžkého bylo nesprávné operace: první operace určitě by měla být torakotomie.
Taktiky povinné stažení z šoku do provozu oběti neustále zpochybňována. Naše klinická zkušenost nám umožňuje vyjádřit přesvědčení, že pouze naléhavá zastavení krvácení paralelně probíhající resuscitace může výrazně zlepšit výsledky léčby těchto pacientů. Takto u 117 pacientů s traumatickým šokem 66 ovládané pocházet z šoku, ale rovnoběžně s resuscitace.
Z nich pouze operace prováděny při teplotě 4 arteriálního tlaku 100/80 mm Hg. Art. a relativně stabilní hemodynamika, některé (8 osob), pozorováno v průběhu provozu šoku vybrání, a většina (56), pozorováno jasné zlepšení celkového stavu a výstup z šoku. Z 66 provozované zemřelo 15 (22,7%), na konci operace nebo v hodinách potom. Po „eliminaci šoku“ provozovaných na 51 osob, z nichž 41 zemřelo (82%), t. E. mnohem více.
Téměř všichni autoři, kteří studovali na samostatný uzavřený zranění břicha, ukazují, že nejčastěji poškození střeva [Makhov N. Seleznev GF, 1975- Hillebrand HJ, tanhá A., 1976- Mokka R. EM et al ., 1976- Siemens RA, Fulton RL, 1977]. 221 našich pozorování v 70% parenchymálních orgánů byly poškozeny. V důsledku toho, když takové poškození diagnóza by měla být co bezodkladně a. Podcenění těchto důvodů bylo důvodem, proč nebyla doručena v 6 z 26 pacientů s diagnózou poškození jater života, a 10 pacientů byly provozovány v pozdějších podmínkách - v 7-24 hodin od okamžiku přijetí.
SD Atayev (1974), B. Nikiforov (1974), VS Shapkin Hrynenko a JA (1974), R. S. Lim et al. (1972), J. Pentlanzas (1976), E. T. Mays (1977) ukazují, že je zde velmi vysoká úmrtnost (75-85%), v kombinaci poškození jater. 26 našich pacientů zemřelo 16 (60%).
Když byly jaterní přestávky produkován játry šití ran šicího s tamponáda žlázy, gázy tamponády. Hepatektomii byla provedena. Některé zprávy uvedené nejvyšší frekvence resekci jater pro léze - 14% - důvodné pochybnosti o vhodnosti těchto taktiky vyjádřit mnoho autorů {Petrov, V. A., G. M. Spassky et al, 1975], i pro izolované poškození jater .. V kombinaci poranění hrudníku a břicha resekce jater lze provádět pouze ve výjimečných případech.
Podle literatury [Romanenko A. C., 1974- MV Gromov a kol., 1975- Eichfuss HP, Wehling H., 1975- Bhattacharyya R., 1976], slezina zranění v izolovaných poranění břicha se vyskytuje v 10-30% případy. Pozorovali jsme 34 pacientů s poškozením sleziny současném poranění (28%). Všech postižených provozován: v první polovině l / 2 hodiny, ostatní - v době od 4 do 60 hodin po přijetí. Zemřelo 14 (40%) pacientů, a všichni byli mnohočetná poranění břicha.
V těžkých Současné zranění běžnými metodami klinického výzkumu více odepisován vrstvení symptomů a snížila závažnost pacientů. Takže tam musí být maximálně objektivizace diagnostické techniky [Tabuleac` GN, grassroots AV 1973].
Klinické diagnostické obtíže nutí lékaře k použití instrumentálních metod. V poslední době, spojené zranění na břiše, laparotomie Kromě toho, jak je dále diagnostické metody navržené laparoskopie [Tabuleac GN, 1966- Freydus BA, 1970 Savel'ev VS et al, str. 1977- hrnce 3 ., Volkov V. C., 1978- Doktor N. N., Hussain Z., 1973- Lomel V., 1976- Pannen F., Franyenheim H., 1976, et al.], a to zejména laparocentesis [Dolinin VA , 1971- Berkutov L. II. a kol., 1976- Belachew M., 1976- Davis, J. J., 1976- Perdomo R., 1976, Pan et al.]. Podle Berkutova pomocí abdominocentesis s uzavřeným břišní trauma pomohl snížit počet diagnostických chyb v 13 krát, a v souladu s VE Zakurdaeva (1974), je diagnostická přesnost metody je 95 až 98%.
Samozřejmě, paracentéza neumožňuje všechny diagnostické obtíže. To je další bezpečný a rychle proveditelný diagnostická metoda, která by měla být použita v souladu s klinickým a laboratorním vyšetřením.
Není pochyb o tom užitečné, ale není tak jednoduchá diagnostická metoda pro přidružené trauma je laparoskopie. Až do nedávné doby, laparoskopie se používá hlavně při chronických forem onemocnění. Nový a relativně málo studovány, je použití této metody v diferenciální diagnostice akutních chirurgických onemocnění a poranění dutiny břišní. Literatura poskytuje optimističtější odhad laparoskopie [hrnce 3. S. et al., J. M. Shapiro, 1974-, 1975- Savel'ev B. S., et al., 1977, et al.].
Nicméně, s těžkou souběžné tvorbě a realizaci lokální anestetikum, jako komplexního instrumentálního vyšetření poranění pneumoperitoneum sotva vhodné, protože aplikované dodatečné zranění. Před operací, cílem není povinné lokální diagnostika. Je důležité vědět, s nebo bez intraperitoneální katastrofy. Tato otázka je téměř vždy dává odpověď je jednoduchý a bezpečný způsob - punkci. Kromě toho přítomnost volné břišní krve nebo střevního obsahu dělat detailní inspekce nemožné.
Jsme přesvědčeni, že každá průzkumná laparotomie by mělo předcházet paracentéze. Pokud na základě klinických dat a výsledků laboratorních testů vyloučit poškození vnitřních orgánů je nemožné, a na laparocentesis punkci „na sucho“, mělo by laparocentesis „růst“ v laparoskopii. Tyto úvahy nejsou vystaveny audit klasickou pozici laparotomii jako důležitý článek řetězu diagnostických metod detekce poškození břišních orgánů. My jen zdůraznit, že v případě pochybností, laparotomie by měla vždy předcházet paracentéze nebo laparoskopicky.
EA Wagner
Sdílet na sociálních sítích:
Podobné
 Podlitiny slinivky břišní a jeho symptomy
Podlitiny slinivky břišní a jeho symptomy Pomoc při mimořádných událostech v případě poškození membrány
Pomoc při mimořádných událostech v případě poškození membrány První pomoc při poranění tepny
První pomoc při poranění tepny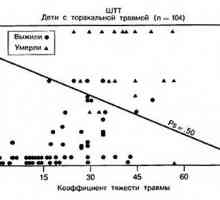 Trauma hrudníku u dětí
Trauma hrudníku u dětí Traumatické poranění mozku u dětí
Traumatické poranění mozku u dětí Chirurgická léčba nestabilní pánevního poranění
Chirurgická léčba nestabilní pánevního poranění Taktika léčbě pacientů s kombinovanými poranění hrudníku a ramen
Taktika léčbě pacientů s kombinovanými poranění hrudníku a ramen Diagnostika a léčba poranění pohybového aparátu
Diagnostika a léčba poranění pohybového aparátu Organizace oběti pomoci s kombinovanými a mnohočetná poranění v regionu Rostov.
Organizace oběti pomoci s kombinovanými a mnohočetná poranění v regionu Rostov. Polytrauma
Polytrauma Taktiky léčbu v akutním kraniocerebrální poranění spojeného s končetin lézí
Taktiky léčbu v akutním kraniocerebrální poranění spojeného s končetin lézí Terminologie a klasifikace pánevního poranění
Terminologie a klasifikace pánevního poranění Terminologie a klasifikace páteře a poranění mozku bojující
Terminologie a klasifikace páteře a poranění mozku bojující Koncepce kombinovaných bojových zranění
Koncepce kombinovaných bojových zranění Klasifikace kombinované traumatické poranění mozku
Klasifikace kombinované traumatické poranění mozku Havarijní stavy, náhlá smrt. Smrt ve sportu, protože zranění
Havarijní stavy, náhlá smrt. Smrt ve sportu, protože zranění Kombinovaná poranění hrudníku. diagnostika
Kombinovaná poranění hrudníku. diagnostika Aneurysma oblouku aorty je často důsledkem jeho aterosklerotických lézí, méně často je výsledkem…
Aneurysma oblouku aorty je často důsledkem jeho aterosklerotických lézí, méně často je výsledkem… Zhmoždění (modřiny) - mechanické poškození tkáně bez narušení integrity kůže. V závislosti na síle…
Zhmoždění (modřiny) - mechanické poškození tkáně bez narušení integrity kůže. V závislosti na síle… Zdraví encyklopedie, nemoc, léky, lékař, lékárna, infekce, souhrny, sex, gynekologie, urologie.
Zdraví encyklopedie, nemoc, léky, lékař, lékárna, infekce, souhrny, sex, gynekologie, urologie. Zdraví encyklopedie, nemoc, léky, lékař, lékárna, infekce, souhrny, sex, gynekologie, urologie.
Zdraví encyklopedie, nemoc, léky, lékař, lékárna, infekce, souhrny, sex, gynekologie, urologie.